تعبیه نفروستومی چیست و چه کاربردی دارد؟
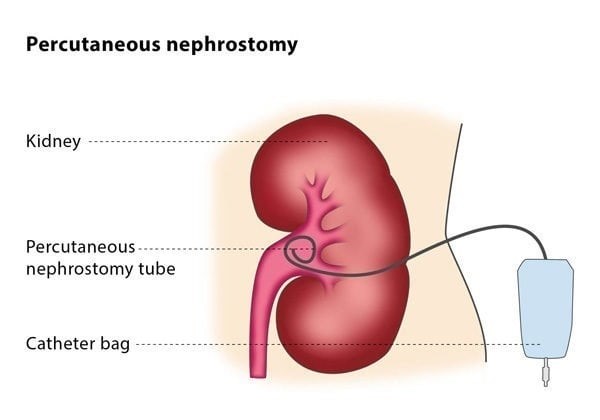
نفروستومی چیست و چرا اهمیت دارد؟
نفروستومی پوستی (Percutaneous Nephrostomy; PCN) یک روش مداخلهای حیاتی در اورولوژی و رادیولوژی مداخلهای است که با هدف ایجاد یک مسیر ارتباطی مستقیم از راه پوست به لگنچه کلیه (Renal Pelvis) برای تخلیه ادرار صورت میگیرد. این روش، یک پل درمانی ضروری برای مقابله با انسداد حاد یا مزمن دستگاه ادراری فوقانی است که میتواند منجر به هیدرونفروز، عفونت شدید (سپسیس ادراری)، و در نهایت نارسایی کلیوی شود.
اهمیت بالینی:
هیدرونفروز ناشی از انسداد، اگر به سرعت مدیریت نشود، باعث افزایش فشار هیدروستاتیک در سیستم جمعکننده میشود. این فشار، جریان خون کلیوی را مختل کرده و منجر به ایسکمی و نکروز لولهای (Tubular Necrosis) میگردد. نفروستومی با برقراری زهکشی فوری، فشار را کاهش داده، از آسیب پارانشیمال جلوگیری کرده و امکان بهبودی عملکرد کلیه را فراهم میآورد. همچنین، این روش در مدیریت آبسههای پرینفریک یا پارانشیمی و همچنین در تخلیه ادرار در مواردی مانند فیستولهای ادراری که نیاز به کاهش فشار موقت دارند، کاربرد دارد. PCN اغلب به عنوان یک اقدام پلدار (Bridging Procedure) قبل از اقدامات تهاجمیتر مانند نفرولیتوتومی داخل کلیوی (PCNL) یا جراحیهای ترمیمی حالب مورد استفاده قرار میگیرد. انجام این روش باید با هدایت تصویربرداری دقیق (سونوگرافی و فلوروسکوپی) صورت پذیرد تا حداکثر ایمنی و اثربخشی حاصل شود.
تعریف و اصول فنی نفروستومی
تعریف تخصصی:
نفروستومی پوستی عبارت است از تکنیک رادیولوژیک هدایتشده برای قرار دادن یک کاتتر از طریق دیواره شکمی/پشتی به داخل حفره لگنچه کلیه، به منظور تخلیه ادرار انسداد یافته به محیط خارج از بدن.
اصول اساسی اجرای فنی:
موفقیت آمیز بودن این روش بر پایه اصول آناتومیک، هدایت تصویربرداری و تکنیک دقیق قرار دارد:
- انتخاب مسیر (Access Site Selection): بهترین مسیر برای ورود، ناحیه خلفی-جانبی (Postero-lateral) کلیه است تا از عروق بزرگ خارج شده و به کالیکسهای تحتانی یا میانی که معمولاً با ادرار پر شدهاند، دسترسی پیدا شود.
- هدایت تصویربرداری (Imaging Guidance):
- سونوگرافی (Ultrasound): برای شناسایی دقیق محل، ارزیابی وجود مایع اطراف کلیه (آبسه)، و مهمتر از همه، هدایت سوزن در زمان واقعی (Real-time) برای اجتناب از عبور از رگهای بزرگ و پارانشیم حجیم کلیه.
- فلوروسکوپی (Fluoroscopy): پس از ورود سوزن، برای تأیید موقعیت نوک سوزن در لگنچه (معمولاً با تزریق کنتراست)، هدایت گاید وایر و ارزیابی شکل نهایی کاتتر (پیگ تیل). - تکنیک ورود (Needle Entry): پس از بیحسی موضعی، از سوزنهای نازک مانند سوزن چیبّا (Chiba Needle) یا سوزنهای مخصوص آکمو (AccuStick) برای ورود به لگنچه استفاده میشود.
- گاید وایر و گشادسازی (Guidewire and Dilation): پس از تأیید ورود، یک گاید وایر هیدروفیلیک (مانند وایرهای نیتینول) عبور داده میشود. سپس، مسیر از طریق دیلاتورهای هممحور (Coaxial Dilators) یا گاهی اوقات با استفاده از بالونهای مخصوص، تا قطر نهایی کاتتر (معمولاً 8 تا 12 فرنچ) گشاد میشود.
- قرار دادن کاتتر (Catheter Placement): کاتتر اغلب از نوع Pig-Tail (دم خوکچه) است که قابلیت باز شدن در داخل لگنچه را دارد و از جابجایی آن جلوگیری میکند. نوک کاتتر باید در موقعیت مناسب قرار گیرد و حلقه آن کاملاً باز شود.
ابزار کلیدی:
کیت استاندارد نفروستومی شامل: سوزنهای با گیج 18 تا 21G، گاید وایرهای هیدروفیلیک با انعطافپذیری بالا، مجموعه دیلاتورهای هممحور برای افزایش تدریجی قطر مسیر، کاتترهای سیلیکونی پیگتیل 8F تا 12F، و سیستمهای تثبیت پوستی (مانند فنها) است.
اندیکاسیونها و موارد تجویز
اندیکاسیونهای نفروستومی اساساً حول محور نیاز به تخلیه فوری یا بلندمدت ادرار از دستگاه ادراری فوقانی میچرخند.
** انسداد فوقانی (Ureteral/Renal Obstruction)
- سنگهای دستگاه ادراری: زمانی که سنگهای حالب یا لگنچه باعث هیدرونفروز شدید شده و درمانهای کمتر تهاجمی (مانند استنتگذاری رتروگراد یا ESWL) شکست خورده یا امکانپذیر نباشند. این امر بهویژه در مورد سنگهای بزرگ یا استئاتوز (Impaction) حاد صادق است.
- تنگیهای حالب (Ureteral Strictures): چه ناشی از علل خوشخیم (مانند تنگی ناشی از التهاب مزمن یا عملهای قبلی) و چه بدخیم (مانند تنگیهای فشاری ناشی از سرطانهای لگنی مانند سرطان سرویکس، پروستات یا کولون).
- انسداد پس از جراحیهای لگنی: در مواردی که اتصال حالب به مثانه آسیب دیده یا دچار تنگی شده و استنتگذاری موفقیتآمیز نباشد.
** عفونت و سپسیس (Infection and Sepsis Management)
- پیلونفریت انسدادی (Obstructive Pyelonephritis): این حالت یک فوریت پزشکی است. بیمار اغلب با تب بالا، لرز، درد پهلو، لکوسیتوز و افزایش نشانگرهای التهابی (CRP، ESR) تظاهر مییابد. درناژ فوری برای کنترل منبع عفونت حیاتی است، حتی اگر بیمار با آنتیبیوتیک وریدی تحت درمان باشد.
- آبسه کلیوی یا پری نفریک: تخلیه محتویات چرکی (Pus Drainage) از طریق کاتتر نفروستومی برای بهبود وضعیت بیمار.
** وضعیتهای خاص و پل درمانی
- هیدرونفروز در بارداری: در زنانی که به دلیل تغییرات هورمونی و فشارهای مکانیکی رحم دچار هیدرونفروز علامتدار میشوند، نفروستومی اغلب ارجحیت دارد (به دلیل محدودیتهای تصویربرداری اشعه ایکس در طول بارداری، هدایت سونوگرافی مطلق است).
- تروما و نشت ادرار (Urinoma): در مواردی که تروما منجر به پارگی و نشت ادرار به فضای پریرنال شود، نفروستومی تخلیه موضعی را فراهم میکند.
- نارسایی کلیوی حاد انسدادی (Obstructive AKI): در انسداد دوطرفه کلیهها یا انسداد در بیماران تککلیه، تخلیه سریع برای کاهش کراتینین سرم ضروری است.
- آمادگی برای پروسیجرهای آتی: استفاده از نفروستومی به عنوان راهی برای دسترسی به سیستم جمعکننده قبل از انجام PCNL یا جراحی ترمیمی (مثلاً برای شستوشو یا تزریق کنتراست).
موارد منع نسبی و مطلق
علیرغم ایمنی نسبتاً بالای PCN تحت هدایت تصویربرداری، در برخی شرایط باید از انجام آن اجتناب شود یا اقدامات احتیاطی شدید صورت پذیرد.
** موارد منع مطلق (Absolute Contraindications)
- اختلال شدید انعقادی اصلاحنشده: این مهمترین منع مطلق است. اگر تعداد پلاکتها بسیار پایین باشد (به طور معمول زیر 50,000 در میکرولیتر) یا اگر زمان پروترومبین (INR) به طور قابل توجهی طولانی باشد (معمولاً INR > 1.5 یا 2.0، بسته به پروتکل مرکز)، ریسک خونریزی غیرقابل کنترل بالا میرود. این موارد باید پیش از عمل اصلاح شوند.
- عفونت فعال و کنترلنشده در محل ورود: اگر پوست در محل برنامهریزی شده برای ورود دچار عفونت سلولیتی یا آبسه موضعی باشد، ورود به داخل سیستم ادراری میتواند باکتریها را به جریان خون منتقل کند (Bacteremia).
** موارد منع نسبی (Relative Contraindications)
- بدشکلی شدید ستون فقرات یا وضعیتدهی نامناسب: کیفوز یا اسکولیوز شدید ممکن است دسترسی امن به کالیکسهای خلفی را دشوار کند و ریسک آسیب به اندامهای مجاور را افزایش دهد.
- چاقی مفرط (Morbid Obesity): در این بیماران، تصویربرداری سونوگرافی دشوار میشود و نیاز به دوز بالاتری از اشعه ایکس در فلوروسکوپی ممکن است افزایش یابد.
- بارداری: به دلیل حساسیت جنین به اشعه یونیزان، فلوروسکوپی باید به حداقل برسد و تنها در صورت ضرورت مطلق انجام شود، با تمرکز کامل بر هدایت سونوگرافی و استفاده از محافظهای سربی.
- عدم همکاری بیمار یا وضعیت همودینامیک ناپایدار: در صورتی که بیمار نتواند در طول پروسیجر همکاری کند یا دچار شوک باشد، باید ابتدا وضعیت همودینامیک تثبیت شود.
ملاحظات پیش از اقدام:
پیش از شروع، باید هیدراتاسیون کافی بیمار تضمین شود، هرگونه ناهنجاری الکترولیتی اصلاح گردد و در صورت وجود عفونت ادراری، آنتیبیوتیکهای وریدی مناسب تجویز و شروع شوند.
آمادهسازی بیمار
آمادهسازی دقیق، سنگ بنای یک عمل ایمن و موفق است. این مرحله شامل ارزیابیهای پاراکلینیکی و فیزیکی است.
** ارزیابی پاراکلینیکی و تصویربرداری
- آزمایشات روتین: شمارش کامل سلولهای خونی (CBC) برای بررسی پلاکت و علائم عفونت، تستهای انعقادی (PT/INR و PTT)، و ارزیابی عملکرد کلیوی (BUN و کراتینین سرم).
- کشت ادرار (Urine Culture): تعیین نوع پاتوژن و پروفایل حساسیت آنتیبیوتیکی، که برای شروع آنتیبیوتیکتراپی هدایتکننده ضروری است.
- تصویربرداری تشخیصی:
- سونوگرافی کلیهها: برای تعیین اندازه کلیهها، میزان هیدرونفروز، و موقعیت آناتومیک نسبی لگنچه نسبت به سایر ساختارها.
- سیتی اوروگرافی (CT Urography): در موارد پیچیده انسداد بدخیم یا برای نقشهبرداری دقیقتر عروق و آناتومی در صورت عدم موفقیت سونوگرافی.
** رضایتنامه آگاهانه (Informed Consent)
تیم پزشکی موظف است به طور کامل موارد زیر را برای بیمار تشریح نماید:
- فواید: تخلیه فوری ادرار، تسکین درد، نجات عملکرد کلیه.
- خطرات: خونریزی، عفونت، آسیب به اندامهای مجاور، درد، انسداد کاتتر، نیاز به جراحی مجدد.
- جایگزینها: قرار دادن دابل جی استنت (Double J Stent)، اورژانس جراحی، یا انتظار همراه با مدیریت درد (که در انسداد حاد توصیه نمیشود).
** مدیریت دارویی و بی حسی
- آنتی بیوتیک پروفیلاکسی: تزریق وریدی آنتیبیوتیک وسیعالطیف (مانند نسل سوم سفالوسپورینها یا کارباپنمیها در بیماران بدحال) 30 تا 60 دقیقه قبل از شروع اقدام، ضروری است.
- بی حسی موضعی: استفاده از لیدوکائین 1% تا 2% برای بیحس کردن پوست، بافت زیرجلدی، و به ویژه فاشیای عضلات (مانند فاشیای لامبر) که میتواند منبع درد شدید باشد. در برخی موارد، آرامبخشی خفیف (Conscious Sedation) برای راحتی بیمار اعمال میشود.
** وضعیتگذاری و اصول آسپتیک
- وضعیت (Positioning): بیمار معمولاً در وضعیت پرون (Prone) قرار میگیرد. برای دسترسی بهتر به کالیکسهای خلفی، یک بالش کوچک زیر شکم قرار داده میشود تا قفسه سینه کمی بالا بیاید و بافت شکمی از کلیه فاصله بگیرد (برای کاهش احتمال آسیب روده).
- آسپتیک کامل: رعایت استریل بودن کامل شامل پوشیدن گان، دستکش استریل، استفاده از درپهای استریل بزرگ و ضدعفونی کردن وسیع پوست با مواد مناسب مانند بتادین یا کلرهگزیدین.
گامهای عملی تعبیه نفروستومی (مرحله به مرحله)
این بخش اجرای تکنیک استاندارد PCN را به تفصیل شرح میدهد.
** دسترسی سوزنی به کالیکس هدف
- تعیین کالیکس: تحت هدایت سونوگرافی، کالیکسهای خلفی-جانبی که دارای کمترین بافت پارانشیم بین پوست و لگنچه هستند، شناسایی میشوند.
- مسیر امن (Safe Tract): رگهای اصلی (مانند شاخههای شریانی بزرگ) در امتداد مسیر، با استفاده از داپلر سونوگرافی ارزیابی شده و از آنها اجتناب میشود. مسیر ایدهآل به صورت یک خط مستقیم به داخل فضای لگنچه ترسیم میگردد.
- تزریق بیحسی و ورود: پس از بیحسی عمیق، سوزن انتخاب شده (معمولاً 18G) وارد مسیر از پیش تعیینشده میشود. پیشروی باید آرام و همراه با آسپیراسیون مداوم انجام شود.
- تأیید ورود: هنگامی که نوک سوزن وارد فضای لگنچه میشود، خروج ادرار به سرنگ نشاندهنده موفقیت است. در موارد انسداد کامل و بدون ادرار، میتوان مقدار کمی سالین استریل یا کنتراست (Barium Sulfate) تزریق کرد تا موقعیت سوزن تأیید شود.
** عبور گاید وایر و گشادسازی مسیر
- عبور گاید وایر: پس از تأیید موقعیت سوزن، سوزن مرکزی خارج شده و گاید وایر هیدروفیلیک از طریق سوزن وارد سیستم جمعکننده میگردد. گاید وایر باید آزادانه در لگنچه چرخانده شود و سپس به سمت حالب دیستال یا پروکسیمال هدایت شود.
- تأیید فلوروسکوپی: در این مرحله، تصویربرداری با اشعه ایکس برای اطمینان از مسیر صحیح گاید وایر در لگنچه و عدم گیر کردن آن در بافتهای نرم، ضروری است. - تکنیک گشادسازی (Serial Dilation): با استفاده از دیلاتورهای هممحور (مثلاً از سایز 4F تا 10F)، مسیر پوستی به تدریج گشاد میشود. این کار باید با نیروی کم و چرخشی انجام شود تا آسیب به بافت نرم به حداقل برسد.
** قرار دادن کاتتر پیگ تیل و تثبیت
- قرار دادن کاتتر: کاتتر پیگتیل (Pig-Tail Catheter) با قطر مورد نظر (8F تا 12F) بر روی گاید وایر هدایت میشود. هنگامی که نوک کاتتر به عمق کافی رسید، سیم راهنما کشیده شده و کاتتر آزاد میشود.
- شکلگیری حلقه (Coiling): با کشیدن کاتتر به عقب به اندازهای که حلقه آن در لگنچه باز شود، کاتتر در محل قفل میگردد. در صورت لزوم، با تزریق مجدد کنتراست، موقعیت حلقه بررسی میشود.
- تثبیت پوستی: کاتتر باید به نحوی محکم شود که از خروج ناخواسته جلوگیری شود. این کار معمولاً با یک بخیه در اطراف پایه کاتتر به پوست یا استفاده از سیستمهای تثبیت مدرن انجام میشود.
- اتصال به کیسه جمعآوری: انتهای کاتتر به یک کیسه استریل تخلیه متصل میشود. باید به بیمار آموزش داده شود که کیسه جمعآوری همیشه پایینتر از سطح کلیه قرار گیرد تا زهکشی جاذبهای به درستی انجام شود.
** تأیید نهایی
پس از اتمام تعبیه، یک فلوروسکوپی نهایی انجام میشود تا شکل نهایی حلقه کاتتر و عدم وجود چینخوردگی در مسیر کاتتر تأیید شود. سونوگرافی مجدد برای ارزیابی کاهش سریع هیدرونفروز نیز مفید است.
مراقبتهای پس از عمل و پیگیری
موفقیت درازمدت نفروستومی وابسته به مراقبت صحیح از محل ورود کاتتر و نظارت بر عملکرد آن است.
** مراقبت از محل ورود (Site Care)
- پانسمان: در 24 تا 48 ساعت اول، پانسمان باید به طور مکرر (مثلاً هر 6 ساعت) تعویض شود تا رطوبت و ترشحات احتمالی جذب شوند. پس از تثبیت، پانسمان میتواند روزانه یا دو روز یکبار با رعایت کامل اصول آسپتیک (دستکش، گاز استریل، ضدعفونی کننده) تعویض شود.
- خشک نگه داشتن: پوست اطراف محل ورود باید خشک نگه داشته شود. توصیه میشود تا 24 ساعت از استحمام کامل پرهیز شود، و پس از آن از پوششهای ضدآب برای محل کاتتر استفاده شود.
- اجتناب از کشش: از کشیدن یا خم کردن بیش از حد کاتتر باید پرهیز شود؛ این کار میتواند باعث خونریزی، درد یا جابجایی کاتتر شود.
** مدیریت کیسه و ثبت خروجی
- تخلیه منظم: کیسه جمعآوری باید زمانی که به نصف یا دو سوم ظرفیت خود رسید، تخلیه شود. هرگز نباید اجازه داد کیسه پر شود، زیرا این امر باعث برگشت ادرار یا ایجاد فشار مثبت بر سیستم جمعکننده میشود.
- ارتفاع کیسه: کیسه باید همیشه پایینتر از سطح کلیه نگه داشته شود تا تخلیه با نیروی جاذبه انجام گیرد.
- ثبت خروجی: ثبت میزان دقیق خروجی 24 ساعته برای ارزیابی عملکرد کلیه پس از رفع انسداد ضروری است.
** مدیریت دارویی پس از عمل
- آنتیبیوتیک ها: درمان آنتیبیوتیکی باید بر اساس نتایج کشت ادرار و خون تنظیم شود و برای حداقل 7 تا 14 روز ادامه یابد.
- کنترل درد: تجویز مسکنها (اغلب استامینوفن یا NSAIDs در صورت عدم منع مصرف) برای کنترل درد موضعی یا اسپاسمهای احتمالی حالب.
** آموزش بیمار و علائم هشدار
آموزش بیمار در مورد علائم هشدار دهنده برای جلوگیری از عوارض جدی حیاتی است:
- تب و لرز: نشان دهنده عفونت سیستمیک یا کاتتر.
- درد شدید و کولیکی: ممکن است نشانه انسداد کاتتر با لخته خون یا سنگ باشد.
- کاهش چشمگیر یا توقف خروجی ادرار: نشانه انسداد کاتتر.
- نشت ادرار فراوان اطراف کاتتر: نشانه از دست رفتن فیت کاتتر یا جابجایی آن.
- هماتوری (ادرار خونی) شدید و مداوم: نیاز به بررسی فوری.
** پیگیری های رادیولوژیک و تعویض کاتتر
- پیگیری اولیه: ویزیت بالینی و سونوگرافی در عرض 48 تا 72 ساعت برای اطمینان از زهکشی کافی.
- شستوشو (Irrigation): اگر انسداد مکرر رخ دهد، ممکن است نیاز به شستوشوی کاتتر با سالین استریل یا محلول هپارینه (طبق پروتکل مرکز) باشد.
- زمان تعویض: کاتترهای نفروستومی معمولاً هر 2 تا 3 ماه باید به صورت رادیولوژیک تعویض یا شسته شوند تا از تشکیل بیوفیلم و رسوبات معدنی جلوگیری شود.
نکات ویژه در شرایط خاص
برخی از موقعیتهای بالینی نیازمند تعدیل در تکنیک استاندارد نفروستومی هستند.
بارداری
- حداقل سازی تابش: در بارداری، اولویت مطلق با استفاده از سونوگرافی برای هدایت کل پروسیجر است. فلوروسکوپی باید به حداقل برسد (حداکثر دوز تشعشع محدود شده به یک مرحله کوتاه برای تأیید نهایی).
- مسیر دسترسی: انتخاب کالیکسها باید با دقت مضاعف انجام شود تا از آسیب به رحم یا جنین جلوگیری گردد.
بیمار با تککلیه یا کلیه با عملکرد باقیمانده پایین
- اولویت زمانی: در این بیماران، انسداد کلیه آسیبدیده یک اورژانس جدیتر است و اقدام به نفروستومی باید با سرعت بیشتری انجام شود تا از نارسایی کلیوی حاد جلوگیری شود.
- مانیتورینگ دقیق: پایش دقیق عملکرد کلیه باقیمانده (کراتینین سرم) قبل و بلافاصله پس از عمل ضروری است.
اختلالات انعقادی
همانطور که ذکر شد، قبل از اقدام باید تلاش برای اصلاح فاکتورهای انعقادی صورت گیرد (مثلاً با تزریق پلاکت یا فاکتورهای انعقادی). اگر اصلاح کامل امکانپذیر نباشد، رادیولوژیست مداخلهگر باید از سوزنهای بسیار نازکتر (مانند 21G) استفاده کرده و از کارهای تهاجمی در داخل سیستم جمعکننده (مانند گشادسازیهای خشن) اجتناب نماید.
بدخیمی ها و درمان های طولانی مدت
در انسدادهای ناشی از بدخیمی، هدف ممکن است تسکین موقت علائم باشد تا بیمار بتواند درمانهای آنکولوژیک (شیمیدرمانی/پرتودرمانی) را تحمل کند. در این موارد، نیاز به نگهداری طولانیمدت کاتتر است که اهمیت مراقبت منظم و تعویض دورهای را دوچندان میسازد.
جمعبندی
نفروستومی پوستی (PCN) یک ابزار قدرتمند و غالباً نجاتدهنده در مدیریت انسداد دستگاه ادراری فوقانی و عفونتهای مرتبط است. موفقیت این مداخله، که به عنوان یک پروسیجر کمتهاجمی محسوب میشود، شدیداً به دقت در انتخاب مسیر امن با هدایت تصویربرداری، استفاده از تکنیکهای استاندارد و رعایت شدید اصول آسپتیک وابسته است. تیم درمانی باید آمادگی لازم برای مدیریت عوارض احتمالی، بهویژه خونریزی و عفونت، را داشته باشد.
برای بیماران، شناخت علائم هشدار دهنده و رعایت دقیق پروتکلهای مراقبت از کاتتر در منزل، کلید جلوگیری از بستری مجدد و حفظ سلامت کلیه است.